 流行病学
流行病学
流行病学:食管平滑肌瘤的体积一般都比较小,病人常常无临床症状。其实际发病率目前仍不清楚,绝大多数作者认为,食管平滑肌瘤的发病率应高于文献统计数字。食管平滑肌瘤多见于男性,男女之比为1.9∶1~3∶1,好发年龄20~60岁,平均约38.6岁,显然比食管癌的发病年龄小。在女性病人中50~59岁年龄组的食管平滑肌瘤的发病率有上升趋势。
本病的发生率报道的数字不一,文献报道发生率占全部食管良性肿瘤的52%~80%,尸检材料每63~18800例发现1例,较合理的判断为1/1100。平滑肌瘤与食管癌之比平均为1∶62.8(162/10174)(从1∶701~1∶269.4)。
根据1669例综合资料统计,食管平滑肌瘤位于上段食管者少,占9.3%(156例),中段食管较多,达35.4%(590例),下段食管最多,占53.7%(896例),还有1.6%(27例)为散在多发。
 发病机制
发病机制
发病机制:食管平滑肌瘤发病部位国外文献报告以食管下段多见,中段次之,上段少见。国内报告以食管中段多见,下段次之,上段少见。肿瘤数目绝大多数为单发,少数为多发,多发的数目不定,二至十几个不等。由于病程长短不同,大小差别很大,有人报告最大直径28cm,最小直径1cm,但85%肿瘤直径<4cm。重量最小0.25g,文献报告最重者达5000g。
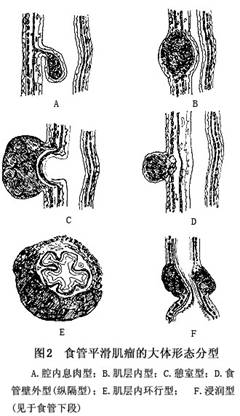
肿瘤大体形状不一,多呈圆形或椭圆形者,约占全部病例的60%,不规则(生姜形)(图1)占10%,马蹄形占8%,其他不规则形如螺旋形、哑铃形、条索形、结节状或分叶状,或环绕食管(图2)。
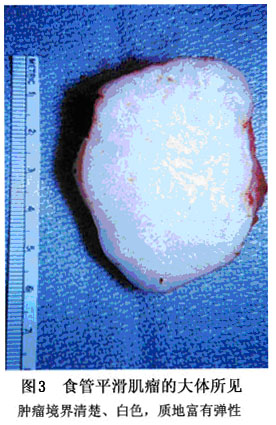
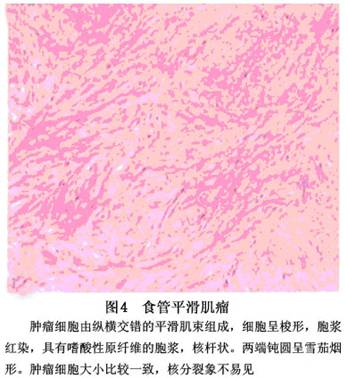
肿瘤表面光滑,有完整纤维包膜,质地坚韧,易与食管黏膜分离。食管平滑肌瘤切面可见纵横交错的肌束,血管稀少,呈灰白色(图3),或带黄色,切面有时可见灶性出血、液化或钙化等。镜下可见束状、编织状或漩涡状排列的平滑肌纤维束,细胞呈长梭形,分化良好,胞浆丰富,嗜酸性,边界清楚。胞核呈梭形,无异型核分裂象(图4)。部分纤维呈黏液样或玻璃样变性,少数可见钙质沉积。与消化道其他部位的平滑肌瘤不同,食管平滑肌瘤恶变的很少,有报告恶变率约为0.24%~3.3%。
 临床表现
临床表现
临床表现:食管平滑肌瘤因其生长缓慢,约半数以上的病人无任何临床症状,多因其他原因做胸部X线检查或上消化道钡餐造影检查时发现有食管平滑肌瘤。如果病人有症状,其持续时间都比较长。早在20世纪40年代,Schatzki和Hawes对患有食管平滑肌瘤的病人用上消化道钡餐造影检查法进行随访,看到肿瘤很少有增大现象或不增大。1977年,Glanz和Grtmebaum报道曾对9例食管平滑肌瘤病人进行长期随访,其中2例随访时间达15年,肿瘤的X线表现均无明显变化。Posthhwait和Lower于1991年报道,他们对l例食管平滑肌瘤合并
慢性肾功能衰竭的病人随访8年,肿瘤的X线征象在随访期间亦未见改变。
食管平滑肌瘤病人若有临床症状,主要为
吞咽困难、疼痛或不适以及其他消化道症状。
1.
吞咽困难 是最常见的临床症状,其发展缓慢,呈间歇性,多不严重,完全有别于食管恶性肿瘤引起的进行性
吞咽困难。病人从无
吞咽困难至出现
吞咽困难的间隔时间一般都很长。
吞咽困难的严重程度与肿瘤大小和部位无必然联系,主要取决于肿瘤环绕食管腔的程度。
2.疼痛或不适 表现为各种各样的胸骨后、剑突下或上腹部的疼痛或不适,包括上腹部隐痛和饱胀感,疼痛可向后背部或肩部放射,与饮食无关。病人常有的主诉为上腹部饱胀、压迫感或者上腹部疼痛。
3.其他消化道症状 包括食欲不振、反胃、嗳气、恶心及呕吐等。这些症状均属非特异性的消化道症状,也是食管平滑肌瘤病人的第2种常见症状。有的病人有胃灼热感,可能与合并食管裂孔疝有关。据Gray等(1961)报道,约l/2的病人有消瘦及体重减轻现象。极个别的食管平滑肌瘤蔓延到胃壁及其黏膜下,可在局部胃黏膜表面形成溃疡并引起出血,病人在临床上主要表现为反复呕血。
4.呼吸道症状 有的食管平滑肌瘤病人偶有咳嗽、呼吸困难或哮喘等呼吸道症状,可能因误吸、肿瘤压迫气管或支气管,或巨大平滑肌瘤压迫肺组织所致。
由于食管平滑肌瘤生长缓慢,上述各种症状可以长达数年。
Bnmeton等于1981年统计173例消化道平滑肌肿瘤的临床症状,依次如下:
吞咽困难73例(42%),疼痛59例(34%),消化道出血3例(2%);无症状者38例(22%)。
1980年,Schabel和Rittenberg报道1例大小为7cm×7cm的食管中段平滑肌瘤导致肿瘤表面的黏膜形成溃疡及局部
食管穿孔。经外科手术切除肿瘤并修补
食管穿孔后病人痊愈出院。
1985年,Peacook等报道1例27岁的女性食管平滑肌瘤病人因窒息而猝死。这位病人生前无任何临床症状。尸检发现恰在气管隆突水平的食管前壁有一直径为7.5cm平滑肌瘤压迫气管膜部,导致病人窒息猝死。医生可以从这位病人身上汲取经验教训,在临床医疗工作中若遇到体积较大的食管平滑肌瘤有压迫气管的病例,应建议其及时进行手术治疗,以防意外情况的发生。
 其他辅助检查
其他辅助检查
其他辅助检查:
1.X线诊断
(1)胸部X线平片:8%~18%报告可见肿瘤阴影,约1.8%的病例肌瘤影中可见钙化斑。肿瘤巨大者可被误诊为后纵隔肿瘤,国内报告60%可见软组织阴影。
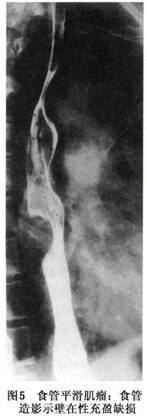
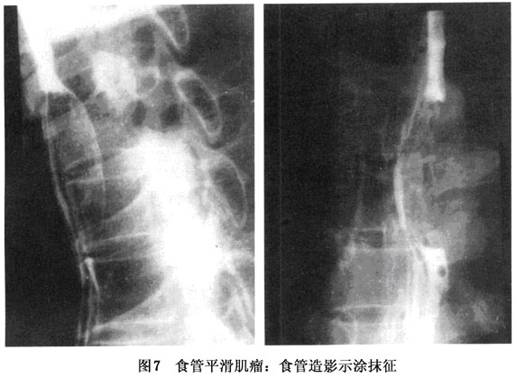
(2)食管钡餐造影:食管钡餐检查是诊断本病的主要方法之一。其X线表现取决于肿瘤大小、形态和生长方式。腔内充盈缺损是常见的X线表现,缺损多呈半月形且边界清晰。充盈缺损的上下端与正常食管交角随肿瘤凸入食管腔多少呈锐角或轻度钝角,其表面黏膜完整(图5),病变处黏膜皱襞消失呈“涂抹征”或仅余少数粗纹,食管腔可高度扩张,但钡剂通过顺利。病变旁食管柔软,蠕动正常。
钡剂抵达肿瘤上缘时通过缓慢,少量存留的钡剂勾画出肿瘤上下两极,表现为半圆形垂直于食管长轴的杯形征(图6)。
由于肿瘤撑开展平表面覆盖的黏膜,该处附着薄层钡剂,是为瀑布或涂抹征(图7)。
钡柱为瘤体的充盈缺损所分流,但食管近端不扩张,通过亦无障碍。较大的平滑肌瘤体,尤其近贲门部者,可使食管成扁平状而显得狭窄。但在另一角度,食管可以增宽,位于食管胃联合部的平滑肌瘤,可使管腔变形及成角(图8)。
随着瘤体的增大,X线可出现以下征象:
①外压征:肿瘤呈膨胀性均匀生长,有完整包膜,对食管产生一半圆形压迫,局部向腔内凸起,食管局部显示半圆形或弧形充盈缺损,即外压性切迹肿物。
②锐角征、环形征及涂抹征:由于肿瘤凸起部与食管壁交界处形成一定角度,钡剂通过时先充盈上段瘤体,并与食管壁夹角形成一锐角。肿瘤越大,形成此角愈清楚,钡剂沿肿瘤两侧向下分流,构成肿瘤上下缘与两侧钡剂影浓,而肿瘤凸出部影淡,亦即涂抹征。
③肿瘤呈膨胀性生长,X线显示食管壁局部纺锤样改变,将食管壁展平拉宽,食管腔相对狭窄,而钡剂通过顺利,梗阻不明显。
④由于肿瘤一般不侵透黏膜,不形成溃疡,故黏膜较光滑完整。一般1cm以下壁内肿瘤不易被发现。
多数食管平滑肌瘤经X线检查可明确诊断,钡餐检查的另一个目的是发现其他合并症,如食管憩室及食管裂孔疝。据报道,并有食管裂孔疝的发病率较高。
但以下情况容易误诊:①瘤体较小,尤其是小于1cm者;②食管造影显示食管黏膜充盈缺损;③食管黏膜无破坏的食管癌;④合并食管或贲门疾患掩盖了平滑肌瘤的影像特征。临床上凡遇以上不典型食管平滑肌瘤的X线影像患者,应进一步行其他检查,以明确诊断。
2.内镜诊断 食管镜检查也是诊断本病的主要手段,可以明确肿瘤的部位、大小、形状和数目。纤维光学内镜可见凸入腔内的圆形、椭圆形或不整形肿物,表面黏膜光滑完整,色泽正常,在吞咽动作时可见肿物有轻微的上下移动。肿物周围的食管柔软,运动正常。肿瘤大时食管腔呈偏心性狭窄,但管壁不僵硬,内镜仍可通过无阻力。因为平滑肌瘤质地坚硬,疑为平滑肌瘤时,不应该取活检,以免引起局部黏膜下组织炎症或感染,还可发生肿瘤与肿物组织粘连,使肿瘤摘除术剥离黏膜时导致黏膜破损,增加并发症的机会。除非伴有局部黏膜糜烂、炎症而难确诊外,一般不主张在瘤体表面正常黏膜上活检。
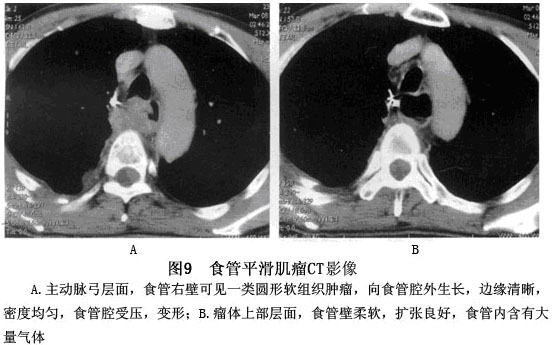
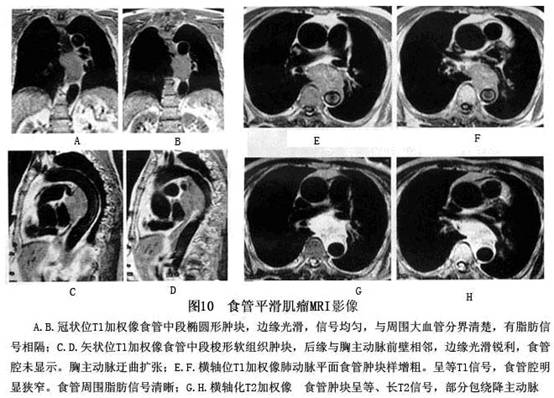
3.CT或MRI检查 本病经X线食管造影及食管镜检查多可明确诊断,但有少数病例,尤其是胸中段食管平滑肌瘤易与主动脉瘤、血管压迹或畸形混淆。CT检查有助于鉴别诊断及明确病变性质。应以CT检查可通过测定衰变系数证实其组织类型,显示肿瘤与主动脉的关系,明确肿瘤的大小和范围,有助于鉴别平滑肌瘤与以黏膜下生长为主的食管癌,还可显示肿瘤与主动脉的关系,避免不必要的动脉造影。CT扫描、磁共振影像检查(图9,10)。
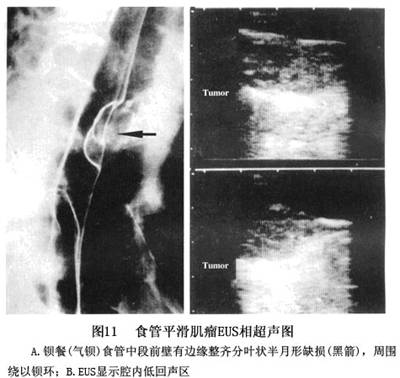
4.食管镜内超声探测 超声内镜检查特征有边界明确的均质低回声或弱回声,偶呈无回声病变,少数患者有不均质回声和不规则的边缘。表面为超声扫描正常表现的黏膜。其通常发生在中层,偶也可在第2层见到。少数患者有固有肌层增厚。平滑肌瘤可压迫,但不侵犯到周围组织(图11)。伴有不均质回声,边缘不清晰或不规则的黏膜下肿瘤多考虑为平滑肌瘤或平滑肌肉瘤。可发现壁间异常及附近淋巴结的影像。有助于鉴别食管恶性肿瘤、食管静脉曲张、食管黏膜下肿瘤和后纵隔肿瘤。
 鉴别诊断
鉴别诊断
鉴别诊断:
1.食管恶性肿瘤 多发性平滑肌瘤或不规则形的肿块环抱食管,致管腔凹凸不平,黏膜显示不清而与食管癌难以鉴别。食管癌可见管壁僵硬,充盈缺损不规则、黏膜破坏及龛影等黏膜肿瘤的特征。有的腔内型食管癌或癌
肉瘤可以与平滑肌瘤相似,但仔细观察可见黏膜不整,而且腔外无软组织块影。
2.纵隔肿瘤 X线造影检查可见纵隔肿瘤引起的是外压性改变,管壁处充盈缺损较浅,切线位肿物与管壁间的钡影成钝角,食管两壁常同时向一侧偏移。气管分叉下淋巴结肿大常压迫食管中段前壁,引起处压性改变,
3.其他疾病 有时
结核性淋巴结炎可侵入部分食管壁产生与平滑肌瘤相似的改变。位于食管下段的肿瘤须与左心房压迹相区别。
 治疗
治疗
治疗:食管平滑肌瘤一经发现及诊断明确,不论病人有无临床症状,只要无手术禁忌,均应手术摘除肿瘤。手术效果满意,局部复发者罕见。手术摘除肿瘤,可以缓解症状,解除肿瘤对周围器官或重要结构的压迫,并能预防继发性巨食管症。食管平滑肌瘤有潜在的恶变倾向,或含有微小的平滑肌肉瘤病灶。因此,除个别肿瘤很小或高龄病人之外,对无症状与肿瘤生长非常缓慢的病例,亦应进行手术治疗,摘除肿瘤。
1.手术方式的选择 食管平滑肌瘤的手术方式与难易程度依肿瘤的位置、大小、形态、与胃或贲门的关系(肿瘤是否累及胃或贲门)以及肿瘤与食管黏膜有无严重粘连等因素而定。
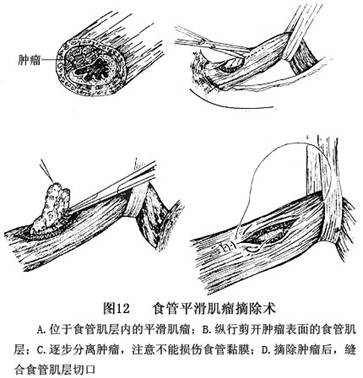
(1)黏膜外肿瘤摘除术:是公认的理想术式,即进胸后游离肿瘤所在部位的一段局部食管,再纵行剖开肿瘤处的食管肌层与肿瘤包膜,在粘膜外完整摘除肿瘤,之后间断缝合肌层切口。
(2)食管部分切除术:有些作者认为,对肿瘤较大,呈环形生长并与食管黏膜有严重粘连者以及术中食管黏膜损伤较重、修补有困难者,应扩大切除范围,施行食管部分切除术。肿瘤有恶变者,也需要施行食管部分切除术。
(3)胃食管部分切除术:巨大的食管平滑肌瘤常见于食管下段,并能延伸到贲门或胃,与胃黏膜形成严重粘连,局部胃黏膜有溃疡,须行胃食管部分切除术。据Seremitis等于1976年对838例食管平滑肌瘤的分析,约10%的病例需要施行胃食管部分切除及消化道重建术。其主要手术适应证为:①某些多发性食管平滑肌瘤或肿瘤发生恶变者;②巨大食管平滑肌瘤合并食管巨大憩室者;③肿瘤累及食管-胃结合部,施行单纯黏膜外肿瘤摘除术有困难者;④肿瘤与食管黏膜形成致密粘连,无法从黏膜外分离并摘除肿瘤的病例。
2.手术方法
(1)手术切口:食管中上段平滑肌瘤,可以采用右胸前外侧切口,即病人取仰卧位,右侧背部垫高300°,经右胸第3或第4肋间进胸,可以获得满意的手术显露。若选择后外侧剖胸切口,还要考虑到肿瘤位于食管的哪一侧。食管下段平滑肌瘤,病人应取右侧卧位,经左胸后外侧切口第6或第7肋间进胸。准备施行胃食管部分切除及胃食管胸内吻合术者,应选择标准的左侧剖胸切口。颈段食管的平滑肌瘤,病人应取仰卧位,经左(右)胸锁乳突肌前斜切口显露颈段食管,切除肿瘤。
(2)摘除肿瘤:进胸后,根据肿瘤的部位和大小沿食管床纵行剪开纵隔胸膜,钝性游离出肿瘤段食管,用一纱布条将该段食管提起,用手指触诊肿瘤与食管腔内的胃管,明确和食管腔(黏膜)的关系以及肿瘤在食管壁内的活动度,以避免在切开食管肌层和摘除肿瘤时误伤食管黏膜大部分病变处的食管肌层由于肿瘤的长期挤压,局部的肌层变薄,肌纤维疏松。沿食管纵轴适当转动食管,使肿瘤尽可能直接暴露在手术野中并远离食管腔,在肿瘤两侧的食管肌层各缝置一根牵引线,之后纵行切开肿瘤表面的食管外膜与肌层,即显露出瓷白色的平滑肿瘤。使用锐性和钝性分离紧靠瘤体进行分离。必要时,用4号或7号丝线贯穿瘤体缝合1~2针用以牵引,便于游离食管;将肿瘤表现的食管肌层纤维、黏膜下层、黏膜层以及肿瘤包膜全部完整分开后,便能完整摘除肿瘤。
在游离肿瘤时,可用左手食指和拇指捏住食管和肿瘤,将肿瘤从食管壁内向肌层切口处轻轻挤压,使肿瘤与周围组织的界限更为清楚,游离更为容易。食管平滑肌瘤表面常凹凸不平,有时与黏膜下层的粘连较为紧密,分离时动作要轻柔,粘连严重之外尽量用锐性分离法,以免损伤食管黏膜。
将肿瘤从食管肌层内摘除后,如怀疑食管黏膜可能有损伤,可将胃管尖端从胃腔内向上拔并放置在食管腔内相当于瘤床的水平,再用手指压迫食管创面的上、下两端,手术野内注入生理盐水。之后,从胃管内注入空气50~100ml,同时仔细观察。如注入空气后发现瘤床部位的食管黏膜不膨出并有气泡从食管腔内向外逸出,即证明瘤床黏膜有损伤,在确认损伤部位后吸除手术野内的生理盐水,在食管黏膜破损处用小圆针细丝线或5-0可吸收缝线进行缝合修补。
如果肿瘤很大,与食管黏膜粘连严重,在切除肿瘤的同时可纵行切除一条与肿瘤粘连而无法游离的食管黏膜,之后再纵行缝合修补瘤床的粘膜缺损处。食管黏膜的弹性及伸缩性较好,切除肿瘤后纵行缝合其黏膜切口,不会造成食管腔狭窄。
(3)缝合修补食管肌层切口或肌层缺损区:摘除肿瘤后,采用间断缝合法缝合修补食管壁肌层切口,缝合不宜过密。如果摘除肿瘤之后瘤床有较大的肌层组织缺损(黏膜裸区),可用带蒂膈肌瓣、胸膜瓣、网膜、肋间肌或心包片覆盖加固,以预防瘤床肌层缺损较大而引起并发症。一般而言,摘除食管平滑肌瘤后食管黏膜裸区不加修补,并不造成裸区黏膜发生坏死。Moor 和Bounous(1959)用两组动物做实验:实验组(修补组)在手术切除大小为3.5cm×2.5cm的食管肌层后造成的黏膜裸区用尼龙网(nylon mesh)进行修补,对照组的黏膜裸区不做任何修补。术后1~6个月对两组动物进行复查,二者的食管手术区未见差异。据我们自己的临床经验,遇到术中食管黏膜有损伤的病例,在修补黏膜裂口后再缝合肌层切口或用带蒂膈肌瓣覆盖加固,对预防术后食管黏膜裂口瘘具有重要意义。Nissen(1949)报道1例食管平滑肌瘤病人在摘除肿瘤后局部形成一长约10cm的黏膜管(tube of mucosa),使用带蒂的肺组织瓣加以修补,术后病人未发生并发症。
食管平滑肌瘤的手术方法(图12)。
3.术后处理及并发症 食管平滑肌瘤病人如果手术顺利,在摘除肿瘤的过程中未损伤食管黏膜及未污染术侧胸腔者,手术结束后便可拔除胃管。术后第1天,病人开始进流质饮食,术后第3天或者第5天改为半流质饮食。如果病人接受了食管切除术及胃食管胸内吻合术,其术后处理与食管切除术后的处理相同。
食管平滑肌瘤行黏膜外肿瘤摘除术者,绝大多数术后恢复顺利,无并发症。但是,如果术中损伤了食管黏膜而修补不良或损伤黏膜后未能发现者,术后容易并发食管瘘而造成严重后果,病人如在术后出现高热、呼吸困难、脉快、胸腔积液或液气胸,多提示并发食管瘘,行食管碘油造影检查或口服
美蓝溶液后进行胸腔穿刺检查,便能证实诊断,应及时进行处理。食管瘘口小者,经胸腔闭式引流、禁食、抗感染及胃肠道外营养,瘘口多能逐渐愈合;食管瘘口大的病人,如果早期发现,病人条件允许,应及时剖胸行瘘口修补术或食管部分切除、胃食管胸内吻合术。
体积较大的食管平滑肌瘤摘除术后,因局部食管肌层薄弱以及发生瘢痕粘连,可能会并发食管腔狭窄或假性食管憩室。因此,术中应避免不必要的手术创伤,减少对肿瘤部位食管肌层的手术创伤,仔细修补食管壁的缺损。病人因食管瘢痕狭窄而有吞咽困难症状者,往往需要施行食管扩张术。



 流行病学
流行病学
 病因
病因
 发病机制
发病机制

 临床表现
临床表现
 实验室检查
实验室检查
 其他辅助检查
其他辅助检查


 诊断
诊断
 鉴别诊断
鉴别诊断
 治疗
治疗
 预后
预后
 预防
预防